thyroid disease 甲状腺疾患
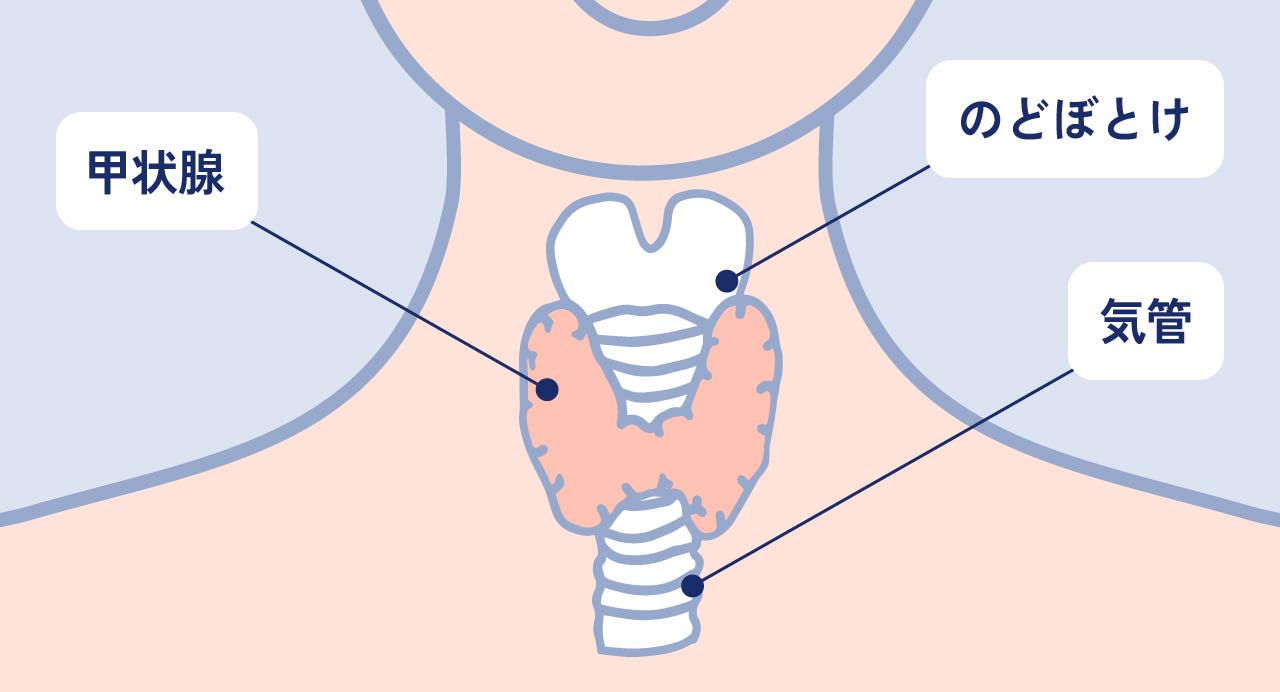
くびの前、のど仏の下にある蝶々のような形の臓器で、「体の元気の源」のようなホルモン(甲状腺ホルモン)を作っています。甲状腺ホルモンは多すぎても少なすぎても、体調不良につながります。
症状からみた甲状腺の病気
下記のような症状がある方は、甲状腺の病気がある可能性があります。
- 疲れやすい
- 発汗異常(過多、減少)
- 脈の異常(はやい、おそい)
- 便通異常(下痢、便秘)
- 手指のふるえ
- 集中力が続かない、イライラする
- 眠らなくても平気、あるいは眠気が強い
- 体重減少、あるいは増加
- 暑がり、あるいは寒がり
- 記憶力の低下
- くびの腫れ
- むくみ など
甲状腺の病気の種類
甲状腺中毒症

甲状腺ホルモンが多すぎて症状がでる病気です。バセドウ病という甲状腺ホルモンが過剰に産生される病気が有名ですが、無痛性甲状腺炎や亜急性甲状腺炎のような甲状腺濾胞(ろほう)というホルモンの貯蔵庫から一時的に大量にホルモンがあふれ出ることが原因の病気もあります。原因によって治療方法が大きく異なるため、きちんと診断してから治療を開始することが大切です。
バセドウ病
自己免疫の異常により、甲状腺ホルモンの産生を刺激する自己抗体が作られてしまい、ホルモンが過剰となる病気です。本来であれば、甲状腺ホルモンが過剰になると産生が抑えられる方向に体内で調整されるのですが、この調整機構が働かずにホルモンが産生され続けます。
治療は、薬物療法、放射性ヨウ素内用療法(アイソトープ療法)、手術(甲状腺摘出術)の3つがあります。第一選択は薬物療法で、甲状腺ホルモンの産生を抑える飲み薬(抗甲状腺薬)を用います。抗甲状腺薬は、効果と副作用(皮疹、肝障害など)の状態をみながら、用量の調節を行います。症状の改善具合と血液検査での甲状腺ホルモン数値をみながら、薬を徐々に減らしていき、最終的には服薬なしの状態(寛解)を目指しますが、薬を減らしていく過程や中止できた後に再発することがあり、細やかな調整を必要とします。放射性ヨウ素内用療法(アイソトープ療法)と手術(甲状腺摘出術)は根治的治療とも言われ、抗甲状腺薬でコントロールがつかない、副作用で薬が飲めないなどの理由で薬物療法が困難な場合に検討します。これらの治療後には甲状腺機能低下症になりますので、合成甲状腺ホルモン薬(チラージンS、レボチロキシンナトリウム水和物)による補充療法が終生必要となります。
当院では、初めてバセドウ病の治療を開始する方には、まずは飲み薬での治療をお勧めしております。治療開始後の2ヶ月間は2週間おきに受診して、血液検査と薬の用量調整を行います。(抗甲状腺薬の添付文書にて指示されているため、治療開始後の2ヶ月間は必ず2週間おきの受診と血液検査が必要です。) 安定してくれば、その後は1ヶ月おき、2ヶ月おきと徐々に受診間隔を延ばしていきます。
妊活中であるなど、個々のご事情によっては抗甲状腺薬以外での治療開始が望ましいケースもあります。その際には適切な高次医療機関をご紹介いたします。
無痛性甲状腺炎
何らかの原因で甲状腺濾胞(ろほう)というホルモンの貯蔵庫からホルモンが一時的に大量にあふれ出ることが原因の病気です。通常、くびの痛みを伴うことはありません。中毒症期(ホルモン過剰期)のあと甲状腺ホルモンが枯渇して低下する時期(低下期)に入り、その後数ヶ月で自然に回復します。
治療の第一選択は自然軽快を期待すること(経過観察)ですが、動悸などの症状が強ければ、症状に対する投薬を行います。また、低下期に強い易疲労感などの症状を認める場合には、合成甲状腺ホルモン薬による補充療法を行うこともあります。後に永続性の機能低下症に至る事もあるため、注意深い経過観察が必要です。
亜急性甲状腺炎
咽頭炎(のどの痛み)などの風邪症状の後に起こることが多く、ウイルス感染が引き金となって、甲状腺濾胞(ろほう)というホルモンの貯蔵庫からホルモンが一時的に大量にあふれ出ることが原因の病気です。くびの痛み(前側)、発熱、甲状腺の腫れ症状が出ます。治療は、飲み薬(ステロイド薬、非ステロイド性消炎鎮痛薬)にて炎症の沈静化を図ります。飲み薬はゆっくりと減らした後に中止する必要があるため、3〜6ヶ月程度の通院期間(受診間隔は2〜4週間)を要します。治療後には甲状腺機能が正常に回復することがほとんどですが、永続性の機能低下症に至る事や再発することもあり、注意深い経過観察が必要です。
甲状腺機能低下症

甲状腺ホルモンが少なすぎて症状が出る病気です。橋本病(慢性甲状腺炎)が代表的で自己免疫の異常により甲状腺組織が破壊され、甲状腺ホルモンの産生が低下します。治療は合成甲状腺ホルモン(チラージンS、レボチロキシンナトリウム水和物)の内服治療を行います。継続して内服治療を必要とすることが多いです。治療開始時は、用量調整のために月に一度程度通院して頂きますが、病状が安定すれば2〜3ヶ月に一度程度での通院も可能となります。
明らかな甲状腺機能低下症ではないものの、血液検査をするとその兆候が確認できる状態です。具体的には、血液検査でFT4という甲状腺ホルモン値は基準値内であるけれど、TSHという甲状腺刺激ホルモンの数値が軽度上昇している状況にあたります。従前は、この状態であればとりあえず少量の合成甲状腺ホルモン補充治療を開始することが多かったですが、現在ではやみくもに開始するべきではないという方向に変わってきています。当院では、ご年齢、お持ちの他の病気、妊娠に関するご希望などを詳細に伺い、内服開始の必要性を判断しております。
甲状腺腫瘍・結節
良性腫瘍、悪性腫瘍(がん)、悪性リンパ腫など様々な原因があります。甲状腺エコー検査(くびにエコーをあてる検査。X線被爆はなく、痛みなどの侵襲もありません。)を行い、
「まずは定期的にエコー検査で経過をみるもの」
なのか、
「細胞検査(体表から細い針を刺して、細胞を吸引する検査)が必要なもの」
なのかを判断をします。
「まずは定期的にエコー検査で経過をみるもの」については、初回検査の3〜6ヶ月後に再診して頂き、前回検査との違いを中心に再度エコー検査を行います。大きな変化がなければ、さらに間隔をあけてフォロー検査をしていきます。前回と比較してサイズが大きくなっているなどの変化がある場合には、「細胞検査」に進みます。
「細胞検査」が必要と判断した場合、検査の安全性の観点から、連携している総合病院をご紹介しております。
